HEPATITES
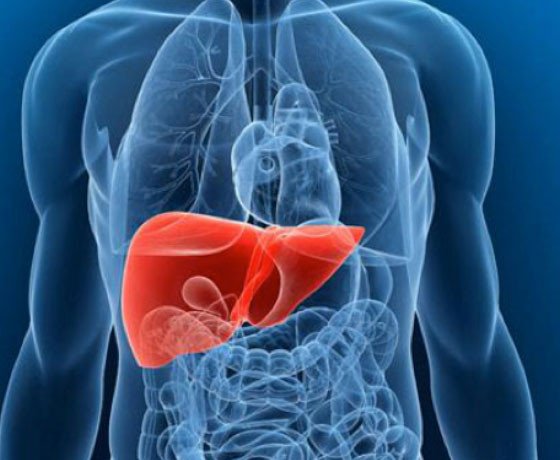
Chamamos de hepatite toda inflamação no fígado. Esta inflamação pode ter diversas causas, como veremos a seguir. Com a inflamação, são destruídas células do fígado (hepatócitos e outros), com diversas conseqüências ao organismo.
As hepatites podem ter várias causas. As hepatites virais são todas diferentes em sintomas, gravidade e tratamento. Como as mais comuns aqui no Brasil são as causadas por vírus de nomes semelhantes (A, B e C), muitos pensam que são parecidas, ou que esses nomes indiquem que exista uma seqüência de gravidade da infecção. Mas isso foi apenas um modo de facilitar o estudo.
| Algumas causas de hepatites | |
|---|---|
| Vírus | Hepatite A |
| Hepatite B | |
| Hepatite C | |
| Hepatite Delta | |
| Hepatite E | |
| por Citomegalovírus | |
| por vírus Epstein Barr | |
| por outros vírus | |
| Bacterianas | Hepatite trans-infecciosa |
| Distúrbios de imunidade | Hepatite autoimune |
| Cirrose biliar primária | |
| Colangite esclerosante primária | |
| Síndrome mista / de sobreposição | |
| Distúrbios do metabolismo | Esteato-hepatite não alcoólica |
| Hemocromatose | |
| Deficiência de alfa-1-antitripsina | |
| Doença de Wilson | |
| Substâncias tóxicas | Hepatite alcoólica |
| Outros |
A hepatite também pode ser causada por infecções generalizadas que acabam por atacar também o fígado, por substâncias tóxicas como o álcool, por erros do nosso próprio sistema imunológico ou do metabolismo, por mais de um modo diferente e através de outros mecanismos que ainda não conhecemos.
A hepatite pode surgir rapidamente com sintomas mais intensos (hepatite aguda) ou lenta e menos sintomática (hepatite crônica). Algumas doenças, com a hepatite A, costumam causar apenas a hepatite aguda. Outras, como a hepatite B, podem apresentar um quadro agudo e depois manter uma inflamação menor por um longo período, tornando-se crônica. Outras, como a hemocromatose e a hepatite autoimune, costumam se apresentar como se fossem hepatites agudas, mas na verdade são crônicas.
| HAV | HBV | HCV | HDV | HEV | |
|---|---|---|---|---|---|
| Transmissão | Enteral | Parenteral | Parenteral | Parenteral | Enteral |
| Período de incubação (dias) | 15-50 | 28-160 | 14-160 | 28-160 | 20-40 |
| Progressão para doença crônica | nunca | ao nascimento: > 90% <2 anos: <5% | 70-85% | co-infecção: <5% superinfecção: >95% | nunca |
Na hepatite aguda, os sintomas podem variar bastante. Dependendo da causa, eles podem não aparecer. Na maioria das vezes, a hepatite aguda surge com um quadro parecido a de uma gripe, com mal estar, fraqueza, febre, dores e náuseas. Quadros mais intensos podem vir com icterícia, que é um amarelamento da pele e dos olhos causado pelo acúmulo de bile no sangue. Felizmente, hepatites agudas graves, chamadas de fulminantes e subfulminantes, são raras. Além dos sintomas habituais, surgem alterações de comportamento, sonolência e confusão, sinais de que o fígado não está conseguindo eliminar toxinas do organismo (encefalopatia hepática).
| Diagnóstico diferencial das hepatites agudas | |
|---|---|
| Hepatite A | anti-HAV IgM |
| Hepatite B | anti-HBc IgM, HBsAg |
| Hepatite C | anti-VHC, RNA-VHC |
| Hepatite D | anti-HDV, HBsAg |
| Hepatite E | anti-HEV IgM |
| Mononucleose (EBV) | adultos: anticorpos heterotróficos (Paul-Bunnel-Davidson) crianças: anti-VEB IgM |
| Infecção por citomegalovírus (CMV) | anti-CMV IgM |
| Infecção por herpes (imunossuprimidos) | sorologia ou cultura de vírus corpúsculos de inclusão em biópsia hepática |
| Leptospirose | clínica; pesquisa em campo escuro; sorologia |
| Sepsis (“hepatite transinfecciosa”) | culturas (sangue, urina, etc.) |
| Sífilis | clínica e sorologia |
| Toxoplasmose | clínica e sorologia |
| Hepatite por drogas | clínica |
| Hepatite isquêmica | clínica; LDH |
| Hepatite crônica agudizada | clínica; auto-anticorpos (hepatite autoimune) |
| Doença de Wilson | anel de Kayser-Fleischer; ceruloplasmina; cobre urinário |
| Esteatose aguda na gravidez | 3o. trimestre; transaminases pouco elevadas; insuficiência renal |
| Colecistite aguda | clínica; enzimas; ecografia |
Na hepatite crônica, ocorre uma destruição lenta das células do fígado, que aos poucos vão se regenerando ou formando cicatrizes. Nessa fase, praticamente não há sintomas. Por esse motivo, muitas pessoas não descobrem a doença até que seja tarde demais. O que acontece é que a destruição das células do fígado pode chegar a um ponto em que a regeneração não é mais possível e o fígado pode não ser mais capaz de funcionar normalmente. Isso, junto com a formação de cicatrizes no fígado, é o que chamamos de cirrose.
FONTE: hepcentro